1. 脊椎圧迫骨折に対する経皮的椎体形成術(BKP療法)
1)骨粗鬆症に対する脊椎圧迫骨折 -Balloon kyphoplasty(BKP)について-
高齢者の女性に多い骨粗鬆症による脊椎の圧迫骨折。なかなか有効な治療法がなかったが、圧迫されてつぶれた骨の中に、安全に骨セメントを注入して補強する治療法が開発されています。手術は30分程度で、早ければ翌日には歩け、早期退院が可能。寝たきり防止が期待されています。
脊椎圧迫骨折は60歳代の女性の14%、男性の8%、70歳代になると女性の455、男性の18%にみられ、まさに国民病と言えます。一度骨折を起こすと、3~4倍新たに骨折を起こす危険性が高くなります。痛みを伴った脊椎骨折では1ヵ月以上ベッド上での臥床を余儀なくされ、6ヵ月以上に亘って日常生活動作が制限されます。高齢者の安静臥床では、1日約1.5%の筋力低下をまねくとされています。脊椎圧迫骨折では、背骨が楔状につぶれることから背骨の後方への突出を起こし、身体機能の低下、睡眠障害、家族や友人への依存度増大、うつ病などをきたします。大腿骨頭骨折より軽視されがちですが、脊椎圧迫骨折の方が生命予後に大きく関与します。圧迫骨折が起こると腰痛がドーンときて、救急車で運ばれることが多いです。
新治療法は「バルーンカイフォプラスティ(BKP)」と呼ばれます。BKPは1990年代後半に米国で開発されました。日本では平成23年1月から健康保険適用となっています。当院脊椎脊髄センターでも当初よりこの治療に取り組んでいます。
脊椎圧迫骨折の約90%は、コルセットで固定し、ベッドで安静を保ちながら、痛み止めによる保存的治療で症状は軽快します。BKPはこのような保存的治療を数週間実施しても、症状が緩和されず、腰痛、背部痛が遷延化する場合に考慮されます。最も除痛効果が期待できるのは発症後3ヵ月以内の急性期ですが、発症後6ヵ月を経過した慢性期の患者さんにも緩和効果が期待できます。手術を判断する際、エックス線では骨折の新旧が分からないことがありますが、MRI(磁気共鳴画像装置)の特殊な撮影法を使うと骨が白く映り、分かりやすくなります。
BKP手術は、最新のハイブリッド手術室(図1-1)で行われます。患者さんはうつぶせになり、エックス線の透視下で、背中側からつぶれた骨に2ヵ所の小さな穴を開けて、細い管状の手術器具を差し込みます。次に骨の中でバルーン(風船)を膨らませて、つぶれた骨の形を元に戻した後、バルーンを抜いて、空いた空間に骨セメントを詰め、固まらせて脊椎を安定化させます(図1-2~1-5)。
BKP療法(図1-2)は全身麻酔下で行われます。手術といっても創は5mm程度の針穴だけですみます。したがって侵襲が少なく、脳血管、心臓、肺機能など全身の重篤な機能低下がなければ高齢者でも実施可能です。当方でこれまで治療を実施した患者さんの平均年齢は70歳代後半で、最高齢は99歳です。もうひとつのBKP療法の優位な点は経皮的椎体形成術の最も大きな合併症である骨セメントの背骨の外への漏出を低く抑えることができることです。ゼロではありませんが、かなり低く抑えることができ、重大な合併症である肺塞栓の危険性を軽減させることが可能になりました。
脊椎圧迫骨折に対する初期治療であるベッド上安静、コルセット着用および鎮痛剤投与による保存的治療が不適切な場合、発症後6ヵ月位経過して、遅発性馬尾神経障害と言われる両下肢の麻痺および膀胱・直腸障害をきたすことがあります。これは潰れた椎体が後方に脱出し、さらに脊柱管内の黄色靱帯が肥厚することで、硬膜嚢内の馬尾神経が前後より圧迫を受け、症状を呈します。このような場合にはBKP療法以外に、脊椎後方除圧術、脊椎後方固定術が必要になります(図1-6~1-9)。
BKP療法後の長期経過観察で、残念ながら再圧迫骨折をきたすことが約5%に認められます。脊椎圧迫骨折に対するBKP療法は、まさに「木(脊椎圧迫骨折)をみて、森(骨粗鬆症)をみず」で、この治療法だけで解決できるものではありません。根底にある骨粗鬆症に対して、当院ではBKP後早期からテリパラチド製剤(副甲状腺ホルモン)の皮下注射による後療法を行い、再圧迫骨折の予防に努め、効果をあげています。
脊椎圧迫骨折になっても諦めないでください。この手術ができるようになって、脊椎圧迫骨折に対する治療の選択肢が増えました。手術後、痛みが軽減し、日常生活に復帰できる。寝たきりを増やさないためにも有用な治療法です。
図1-1 ハイブリッド手術室
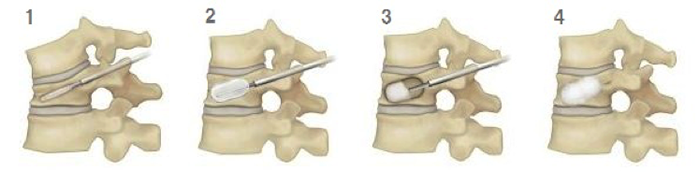
図1-2 脊椎圧迫骨折に対するBKP療法の手技
- 細い手術器具を圧迫骨折でつぶれた骨に差し込む。
- 先端のバルーン(風船)を膨らませて,骨の形を元に戻す。
- バルーンを抜いた空間に骨セメントを注入。
- 詰めた骨セメントは短時間で固まる。
症例1.
76歳・女性。2ヵ月前に背部痛あり、1ヵ月前より背中が突出し、前かがみで歩行するようになる。100メートル歩くのがやっとである。CTで第12胸椎に圧迫骨折がみられた。日常生活動作に大きな支障きたしており、BKP療法を実施した。
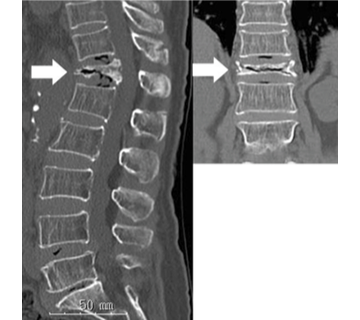
図1-3 胸腰椎CT(左:矢状断、右:冠状断)。第12胸椎に楔状に潰れた圧迫骨折(矢印)が認められる。
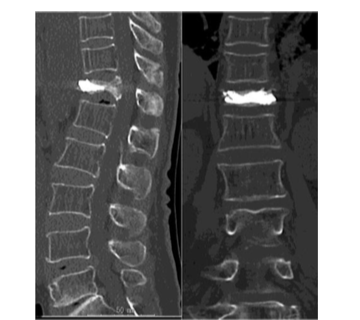
図1-5 BKP療法後のCT(左:矢状断、右:冠状断)。骨セメントが圧迫骨折椎体内に注入されている。BKP後、背部痛は軽快し、1週間で退院し、テリパラチド製剤の皮下注射による後療法を受けている。
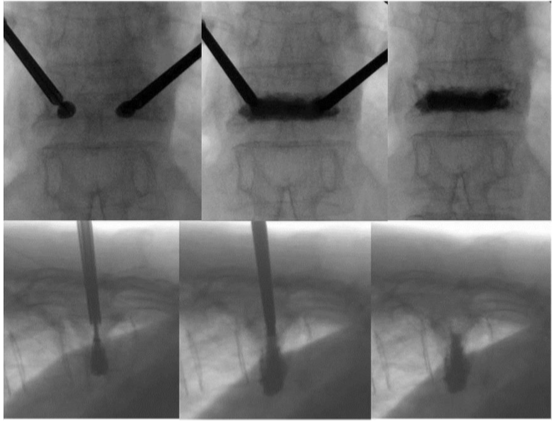
図1-4 BKP療法時の術中X線写真(上段:正面像、下段:側面像)。左:バルーンを膨らませている像、中:骨セメントを注入している像、右:骨セメントの注入後の像
症例2.
75歳・女性。第2腰椎の脊椎圧迫骨折後、腰痛など一端軽快したが、7ヵ月後より歩行障害(痙性歩行)および膀胱・直腸障害あり。
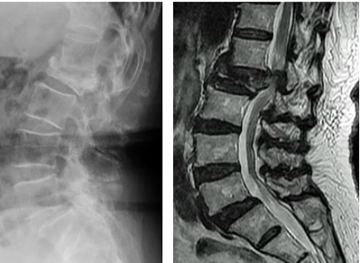
図1-6 第2腰椎の脊椎圧迫骨折後7ヵ月。潰れた椎体の一部が後方に突出し、脊髄を圧迫している。このような状態を脊椎圧迫骨折後の遅延性馬尾神経障害と呼ぶ。
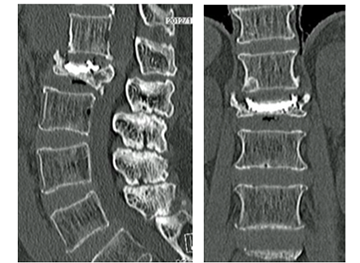
図1-7 治療は2ステップで実施した。第1ステップは潰れた圧迫骨折をBKP療法で補強することである。
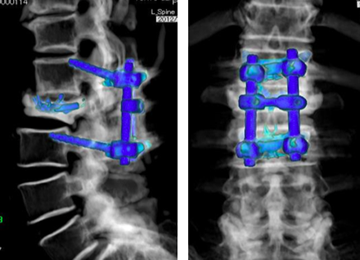
図1-8 治療の第2ステップとして、椎弓根スクリュー、ロッド、クロスリンクを用いてCBT(cortical bone trajectory)法による脊椎後方固定を行った。
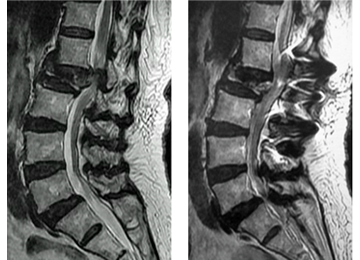
図1-9 治療前後の腰椎MRI(左:術前、右:術後3年)。術後脊髄圧迫は緩和されている。術後、リハビリテーションを実施し、自立歩行可能となり、自宅退院した。
2)転移性脊椎腫瘍による脊椎圧迫骨折
肺がん、乳がん、悪性リンパ腫などからの転移性脊椎腫瘍も脊椎圧迫をきたし、強い背部痛を呈する。骨粗鬆症性脊椎圧迫骨折に対するBKP治療は1回の手術で1椎体であるが、転移性脊椎腫瘍の場合には3椎体まで保険適応が認められている。原発不明がんで脊椎転移をきたした例ではBKP時に椎体内の組織生検が可能で、原発巣を同定することが可能である(図1-10~1-11)。
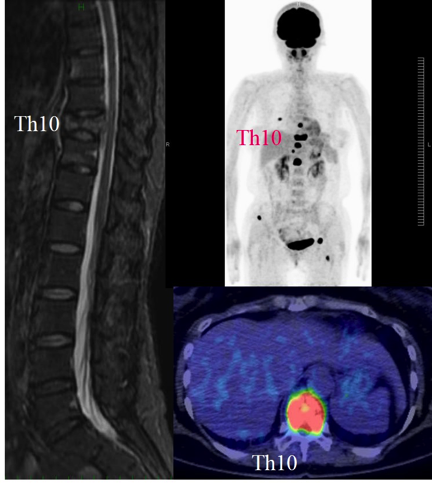
図1-10 激しい背部痛を訴える50代の女性。第10胸椎に原発不明がんによる脊椎転移がみられる。術前MRI(左)、FDG-PETの正面像(右上)、横断面像(右下)
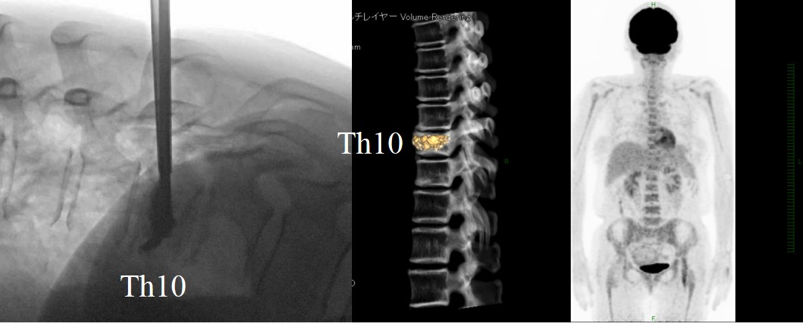
図1-11 BKP治療中のX線透視像(左)、BKP治療後の3D-CT(中央)。BKP治療時の腫瘍生検による病理組織学的診断は骨原発の悪性リンパ腫と診断され、抗がん剤治療を実施された。治療は奏功し、化学療法後6ヵ月のFDG-PET(右)では異常な取り込みはみられない
3)セメントスクリュー(Bone Cement Screw)による治療
多くの脊椎疾患や外傷で、治療した椎体を後ろからスクリュー、ロッドで固定するという方法が用いられます。
骨粗鬆症等で骨が脆いと荷重を支えられず、長期的に固定の不具合を生じることがあります。これを未然に防ごうとするのが「セメントスクリュー」といって、スクリューを強く固定することにより長期にわたり固定の効果を持続させるものです。